患者中心の医療(PCCM)と医学的に説明できない症状(MUS)の鍼灸院での対応について
少し前から「総合診療」や「家庭医」や「心療内科」などの分野で患者中心の医療(PCCM)や医学的に説明できない症状(MUS)といった言葉が紹介され、対応もノウハウ化され書籍等でも紹介されています。めまい、耳鳴り、胃腸の不調(過敏性腸症候群・機能性ディスペプシア他)・だるさが取れない、、、などの症状が医学的に説明できない症状(MUS)であることが多くその時に患者を診るときに患者中心の医療(PCCM)の考え方が役に立つのです。これらは医師のための知識であることも多いのですがリハビリテーションの分野でのノウハウも見かけることがあります。東洋医学や鍼灸とも親和性が高い話で医師や他職種の方たちがどのような知識を習得しているのか?知っておくのが良いのでまとめておきます。(少し専門性の高い話になりますが一般の方にも役立つ話ですので興味ある方はご覧ください。)
鍼灸含めた代替医療分野はかつてカウンター的な意味合いで「現代医学は検査中心で患者を診ない。画像や数値ばかり見ている。人を見ない。一人一人をみる代替医療や伝統医学こそが患者中心の医療である。」、「不定愁訴・自律神経失調症など医学的に説明できないような症状をみれるのは代替医療や伝統医学だ。」というニュアンスの言説も多かったように記憶しています(一例)。しかしながら医学は日進月歩で進化しています。検査や数値中心に診るよりも人間全体で見たほうがいい場合もあり、その逆もまたしかりです。現在は患者中心の医療の考え方も数多く登場しています。BPSモデル、NBM、今回まとめるPCCMの話もその一例にあたります。たしかに不定愁訴や自律神経失調症などと言われる分野は鍼灸含め伝統医学が得意なことではあるのですがだからこそ現代医学的にはどのように考えるのか?それらを勉強しより良いサービスを鍼灸院でも提供したいと思うのです。
患者中心の医療とはPatient-centered clinical methodのことでPCCMと略されたりします。医師の技法は多様で内科医は薬剤による治療に長けており、外科医はさまざまな器具を用いた手術法を習熟しています。その根底に有るのは「症状→身体診察→検査→診断→治療(薬物、手術など)」というプロセスです。PCCMは科学的な診断・治療に加え一人ひとりの患者が抱える諸々の事情を考慮した上で、それぞれにあわせたの検査や治療方針を立て、医師と患者の双方が納得いく治療を展開する臨床技法のことです。これは患者さんの望み通りの医療を無批判に提供するだけでなく、「・・様」とお客様扱いするだけの医療でもありません。医師と患者の関係で議論を重ね共同作業で医療を作り上げていくというイメージが近いでしょうか。
患者中心の医療を図にすると以下になります。こちらのページを参考にしました。

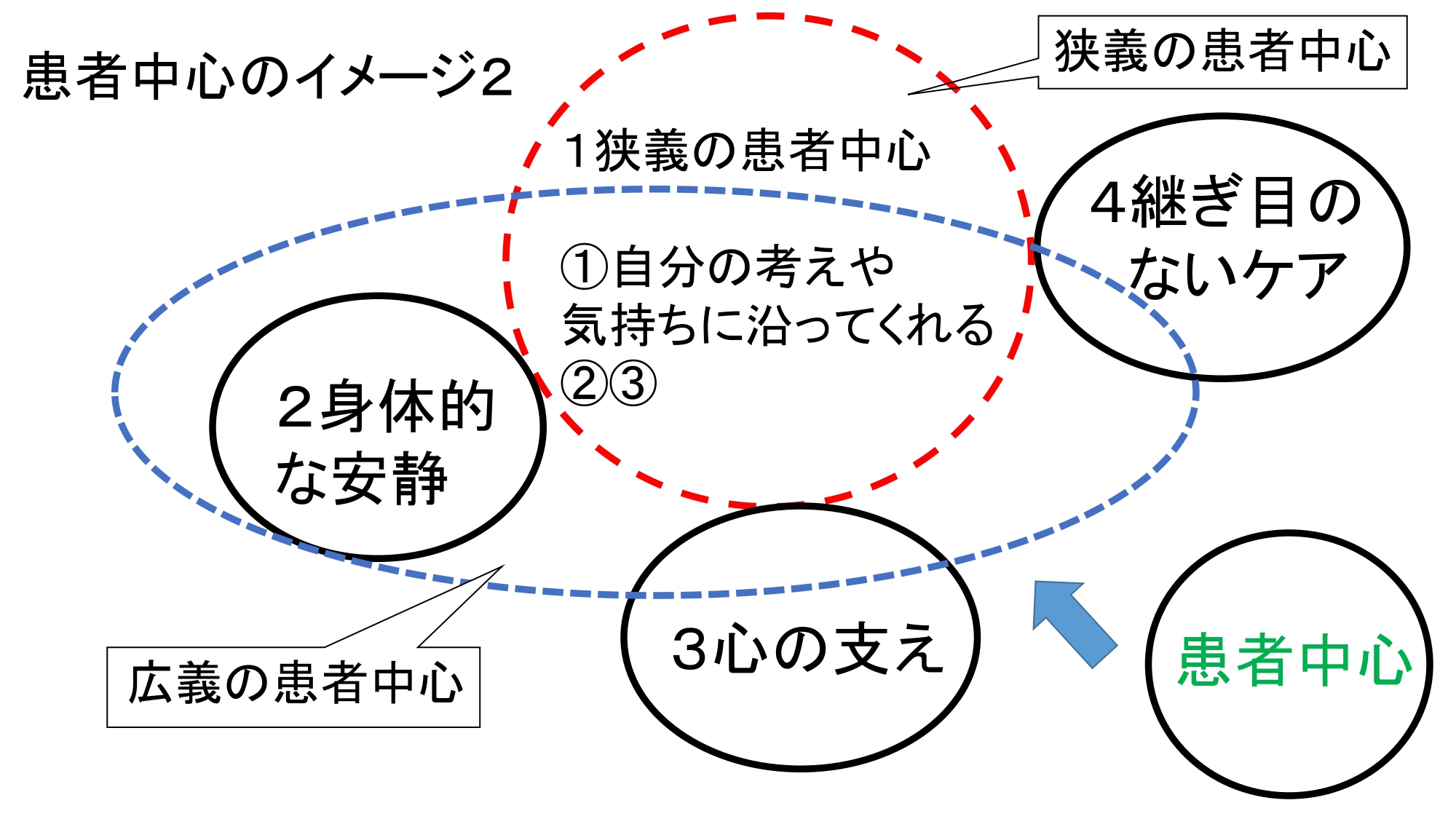
1、狭義の患者中心
①自分の考えや気持ちに沿っていること ②じっくり話せること、十分な知識を得られること ③家族らと一緒にいられること
2、広義の患者中心
上記1、に加えて 2、身体的な安静 3、心の支え4、継ぎ目のないケア も含まれます。
・・・一方「医学的に説明できない症状」のことを英語でMedically Unexplained Symptom といいMUSと略されます。これは文字通り様々な症状があり、十分な診察や検査等をしてもその原因を医学的に説明できない状態を指しています。厳密にはさらに類似する概念として機能性身体症候群(functional somatic syndoromes:FSS)、身体症状症(somatic simptom disorder:SSD)などがあります。FSSは「訴えられる症状やや苦悩の程度が確認できる組織障害の程度よりも大きいという特徴がある症候群」のことです。過敏性腸症候群や機能性ディスペプシア、線維筋痛症など個々の診断定義が整っているものもあります。精神面→身体面に影響を及ぼしていると考えられることが多いです。SSDは「一つかそれ以上の身体症状を訴える者のうち身体症状や健康に関する思考や行動、感情が過剰であるもの」と定義されています。FSSとの違いは器質的疾患の有無を問わないという特徴があり身体面→精神面に影響を及ぼしているという見方もできます。不安障害や精神障害の合併も少なくありません。MUSはこれらを包括する概念で一般的には自律神経失調症、不定愁訴などという呼ばれ方をすることもあります。
そもそもですが、「疾患がないのに症状がある(取れない)のはおかしい」という考え方が医療者だけでなく患者にもあります。またなかなか改善しないような疾患も決して少なくはないのですがその時に状態をよりよくする、QOLあげるwell beingという考え方が重要になってきます。
鍼灸院へMUSが疑われる方が来所した場合「まずは器質的疾患(病気)でないか?」の確認が重要です。鍼灸院では、病院でどんな検査や診断を受けたか?どんな薬を処方されたか?(当たり前ですが減薬指導などはしません)まずは聞き取り把握していきます。ほとんどの方は病院で検査や診断を受けて「異常がない」と言われていますのでさほど心配はありませんがアメリカのプライマリケアクリニックでは診断エラーも5%生じるというデータがあることを頭に入れておく必要もあります。薬剤の副作用や内分泌・代謝疾患、自己免疫疾患、精神疾患などが隠れている可能性もあります。女性では更年期障害やPMSなどの女性特有の問題と混同される場合もあります。そのため(経過観察等)病院への通院継続を勧めます。患者希望や状況によっては漢方内科や婦人科などの通院も勧めることもあります。まずは鍼灸院でもしっかりとお話を聞かせてもらいます。鍼灸治療も並行して行うことで改善に向かうことも多いです。
また鍼灸院でも患者が納得するような説明を心掛ける必要があります。患者のフレームワーク(考え方や価値観)を探りそれらを否定せず、信頼関係を築きながらも(必要ならば)病院で医学的検査を受けるよう勧めたりして患者の不利益を回避する必要があります。鍼灸院を訪れる患者のフレームワーク例には以下のようなものがあります。
・鍼灸院の先生は親身になってくれる
・なるべく薬は飲みたくない。病院に行きたくない。
・人に迷惑をかけたくない。
・身体を冷やしてはいけない。等
避けるべき対応としては1、患者のフレームワークに合致しない説明や2、不適切な正常化があります。例えば患っていることの否定、根拠の乏しい「大丈夫ですよ。」、異常がないことの強調などです。「自律神経調整障害モデル」や「シグナルフィルターモデル」などを使って上手に説明することが大切です。
自律神経調整障害モデル
交感神経と副交感神経のバランスが崩れることによって症状が出現すると説明するモデルです。動機や息切れ消化器症状などの説明に向いています。
シグナルフィルターモデル
過敏になってしまっている、と説明すると非難されていると取る方がいますが「刺激を感受するフィルターが機能しなくなっている」と説明すると受け入れてもらいやすいです。耳鳴り、過敏な症状に対し有効な説明です。
まとめ
田無北口鍼灸院では医学的に説明できない症状に対してもしっかりとお話を伺い、鍼灸というタッチセラピーを通しお気持ちに寄り添う最大限の努力をいたします。その上で現代医学的な考え方の説明や病院紹介などのサポートもしております。なにかあればまずはご相談ください。より良い状態(wellness,well being)を目指していきましょう。
*参考:総合診療の視点で診る不定愁訴(日本医事新報社)
